1.HEMOSTASIA Y FASE INFLAMATORIA
Al producirse una herida hay un gran caos de células muertas, así como sangre, cuerpos extraños y algunas bacterias. Para afrontar esta destrucción, la Naturaleza ha instrumentado una respuesta automática de defensa llamada inflamación.

Esta respuesta es considerada como la preparación de un sustrato o base orgánica y tisular que tiene como fin la curación y presupone una defensa contra otras lesiones o invasiones futuras, así como también la liberación de factores solubles quimiotácticos que controlan la permeabilidad de los vasos y otros que atraen o atrapan células. El factor de Hageman (factor XII), una glucoproteína del plasma, se activa al contacto con la colágena tisular de la lesión y genera bradiquinina, que origina la cascada de factores del complemento activadas por los anticuerpos IgM e IgG ligados a la superficie de los microorganismos o por los liposacáridos bacterianos, una vez activada la fijación del complemento se produce la reacción inflamatoria por liberación de C5 y C9, que se combinan para producir una gran cantidad de complejos proteínicos que median la lisis de las células bacterianas. Los factores del complemento opsonizan y hacen reconocibles a los invasores. En esta fase domina el flujo de elementos hemáticos al sitio de la lesión con la liberación de citocinas y otros mediadores de la inflamación.
ELEMENTOS QUE PARTICIPAN EN ESTA FASE:
PLAQUETAS
La lesión de los tejidos pone en acción el proceso. Lo primero que es evidente después de una herida es el sangrado o hemorragia, y en el sitio se coagula la sangre que resultó extravasada. Las plaquetas atrapadas en el coágulo son parte esencial para detener el sangrado, estimulan el proceso inflamatorio normal. Los cuerpos densos almacenan aminas vasoactivas (serotonina) y los lisosomas contienen proteasas. Durante el proceso de coagulación las plaquetas liberan fibrinógeno, fibronectinas, trombospondina y factor de von Willebrand. Todos estos elementos intervienen en la adhesión de las plaquetas a la colágena que quedó expuesta en la herida. Además de participar en la formación del coágulo, las plaquetas producen prostaglandinas vasoconstrictoras, como el tromboxano, para favorecer la hemostasia. De los elementos que aportan las plaquetas, el más evidente es la fibrina, derivada del fibrinógeno, también denominado factor I. La reacción de fibrinógeno a fibrina es catalizada por la trombina que, a su vez, se deriva de la tromboplastina o factor III.

La fibrina es elemento esencial en la formación del coágulo y constituye el armazón o estroma en el que se apoyan las células que migrarán después a la herida durante la cicatrización. Si se retira la fibrina formada en esta fase, se retarda la cicatrización.
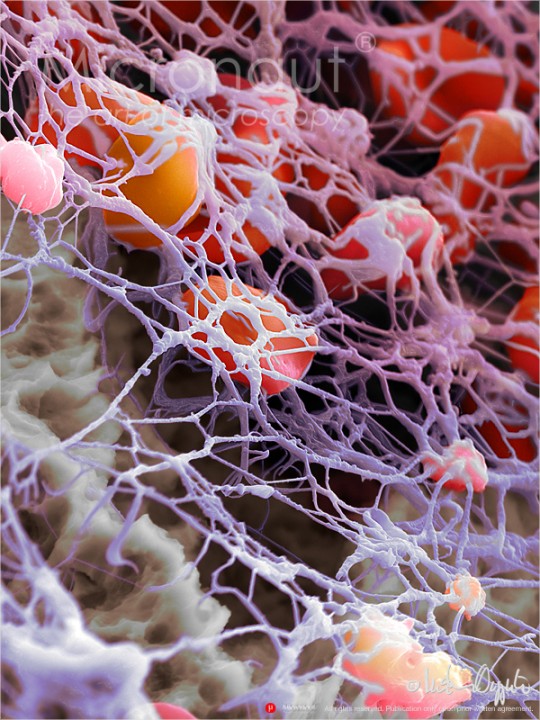

La activación de las plaquetas libera muchos mediadores contenidos en sus gránulos, como el difosfato de adenosina y la trombina, los cuales reclutan más plaquetas en el sitio de la lesión; estos eventos originan agregación o adhesión de unas plaquetas con otras y la consecuente formación de un tapón plaquetario. Las plaquetas producen factores de crecimiento, incluso en ausencia de macrófagos, lo que hace suponer que el estímulo actúa de manera directa en las células mesenquimatosas y que su acción se exprese también en la reparación de los tejidos óseo y cartilaginoso. Como es de suponer, las enfermedades en cuya evolución se observa disminución del número de plaquetas circulantes (alteración conocida como trombocitopenia), y perturbaciones de la función plaquetaria inducidas por el uso de ácido acetilsalicílico pueden interferir con el proceso normal.
COAGULACIÓN
La salida de plasma y otros elementos de la sangre desencadenan lo que se llama cascada de la coagulación, que tiene lugar por medio de las vías intrínseca y extrínseca. Las dos conducen a la formación de la trombina, que es la enzima que convierte el fibrinógeno en fibrina y coagula la sangre. El fibrinógeno y los receptores de superficie se ligan y polimerizan para formar la matriz de fibrina y crean el trombo. El coágulo de fibrina no sólo tiene la función de hacer hemostasia, sino que junto con la fibronectina forma el armazón sobre el que migrarán los monocitos, fibroblastos y queratinocitos. Es obvio que los trastornos de la coagulación afectan el proceso de curación de las heridas.

LEUCOCITOS
El nombre de “fase inflamatoria” proviene del flujo de células blancas al sitio de la lesión. Con el estímulo de los productos de la cascada de la coagulación, los neutrófilos son las primeras células nucleadas en llegar. Esta migración es resultado de un proceso complejo mediado por moléculas que regulan las interacciones celulares y que facilitan el paso de los neutrófilos a través de las células endoteliales de los capilares por medio de un mecanismo conocido como diapédesis. Los neutrófilos, una vez en el sitio de la herida y bajo la influencia de las integrinas que se encuentran en su superficie, tienen la función de destruir y englobar a las bacterias, así como a las proteínas que se encuentran en la lesión.


NEUTROFILOS
Los mismos mediadores químicos que estimularon a los neutrófilos, después por quimiotácticos específicos y en poco tiempo se convierten en las células dominantes del proceso inflamatorio. Al parecer, los productos de la degradación celular, la trombina y los factores transformadores del crecimiento cumplen una función prominente entre estos estimuladores específico y bajo su influjo los monocitos sufren una transformación en su fenotipo para convertirse en macrófagos tisulares que, además, secretan factores de crecimiento, factores de crecimiento de fibroblastos y otras citocinas que son importantes para inducir migración y proliferación celular. Estos macrófagos también participan en la limpieza de la herida. Junto con otros leucocitos fagocitan, digieren y destruyen organismos y proteínas resultado de la muerte tisular, al mismo tiempo que liberan intermediarios y enzimas. Todos estos procesos de macrófagos y monocitos estimulan tanto la angiogénesis como la proliferación celular. Aumento del suministro sanguíneo al área afectada Numerosas sustancias salen de las células lesionadas, de los vasos sanguíneos o de sus compartimientos naturales. Se trata de proteínas del tipo de la histamina, serotonina, sistema de cininas y proteínas séricas. Estas sustancias producen estímulos que modifican la actividad y la permeabilidad vascular en el lado venoso de los capilares. El efecto máximo de las aminas es de breve duración; para la histamina no es mayor de 30 minutos.
2.FASE PROLIFERATIVA
La inflamación representa una función de limpieza y preparación, en tanto que la proliferación reconstruye, por lo que las fases no tienen una división cronológica y ocurren de manera conjunta y armónica, aunque, como en un incendio, no es posible reconstruir cuando todavía no se apaga el fuego. Al igual que la inflamación, la proliferación celular tiene elementos fundamental.

EPITELIZACION
La respuesta de las células epidérmicas inicia dentro de las primeras 24 h de sufrida la lesión. A las 12 h de perder contacto con sus homólogos vecinos, los queratinocitos de los bordes de la herida y de los folículos pilosos o de las glándulas sebáceas se aplanan, forman fi lamentos de actina en su citoplasma, emiten prolongaciones semejantes a seudópodos y emigran. Dichas células en migración pueden destruir partículas y limpiar el camino para las células que les han de seguir en la migración. Para poder emigrar, las células deben establecer ligandos con el sustrato sobre el que se mueven; estos elementos están dados por la fibronectina, la vitronectina y la epibolina. Las células epiteliales son capaces de emigrar sobre las moléculas de colágena, y su mitosis tiene lugar bajo estímulo de factores de crecimiento epidérmico que son, además, importantes mitógenos de la proliferación celular. La mitosis tarda más en iniciar que la migración, por lo general de 48 a 72 horas después de la lesión. Las células se multiplican y movilizan hasta que entran en contacto con otras células epiteliales, momento en el cual se inhiben. Entonces las células toman una apariencia similar a la que tuvieron en condiciones basales y, a medida que maduran, forman queratina. Cuando las células epiteliales dejan de migrar se inicia la reconstrucción de la membrana basal, que consiste en la formación de un gran número de complejos de adhesión ligados a la red colágena, formando hemidesmosomas y depositando los componentes proteínicos como la colágena IV y la laminina V, más adelante se secreta colágena VII, que fija las estructuras fibrilares. La integridad de la membrana basal es esencial para la fijación de la epidermis a la dermis, y cuando esto no se ha reconstituido, la fijación de la nueva epidermis es inestable.
ANGIOGÉNESIS
El término “angiogénesis” se utiliza para designar la proliferación de nuevos vasos o neovascularización, o bien, el flujo local de células endoteliales. Los monocitos y los macrófagos producen factores que inducen la formación de nuevos vasos por los que se transporta oxígeno y nutrientes a la herida, y secretan sustancias biológicamente activas, estimulados por la baja tensión de oxígeno (pO2) tisular resultante de la lesión, la presencia de ácido láctico y aminas biógenas. Las células que intervienen en el proceso de angiogénesis son las endoteliales, y su actividad resulta de numerosos estímulos quimiotácticos entre los que la fibronectina, la heparina y los factores plaquetarios parecen desempeñar una función importante. Los nuevos vasos se originan como capilares que brotan a los lados de los pequeños vasos a manera de respuesta a los factores angiógenos; emiten seudópodos a través de la lámina basal y se proyectan al espacio perivascular. Después se dividen, se forman vacuolas y se fusionan para crear un nuevo lumen.


MATRIZ DE LA HERIDA (SUSTANCIA FUNDAMENTAL)
El tejido herido no sólo está formado por células; también es preciso considerar el espacio extracelular, el cual está lleno de macromoléculas que forman una matriz compuesta por proteínas fibrosas embebidas en gel de polisacáridos, hidratados y secretados por los fibroblastos. Las fibras mantienen la unión y las proteínas adhesivas ayudan a mantener fijas las células entre sí. La fibronectina es una proteína a la que se adhieren muchas moléculas y macromoléculas; es un punto de apoyo de los fibroblastos. La laminina es parte de la lámina basal que promueve los ligandos de las células epiteliales. Los glucosaminoglucanos identificados en la matriz son el ácido hialurónico, condroitina, heparitina y el queratán, entre otros. Los proteoglucanos están compuestos por una proteína a la que están unidos polisacáridos en covalencia.
FIBROPLASIA Y SÍNTESIS DE COLÁGENAS
Los macrófagos activados estimulan a las células primordiales que están en reposo y que se localizan de manera predominante a lo largo de los vasos más pequeños; estas células indiferenciadas pueden proliferar con rapidez bajo el estímulo y transformarse en las células esenciales de la reparación tisular: versátiles fibroblastos con capacidad para sintetizar las proteínas especializadas de la cicatrización; miofibroblastos con capacidad contráctil y, en algunos lugares, condroblastos y osteoblastos. Los fibroblastos son células altamente especializadas que el estudiante debe distinguir con claridad de los fibrocitos, los cuales son células en reposo sin funciones mayores de síntesis.Los fibroblastos aparecen entre 48 y 72 horas después de ocasionada la herida, y son estimulados y regulados por factores quimiotácticos complejos que provienen de los macrófagos presentes en la herida. Son los protagonistas de la proliferación y, junto con los nuevos vasos y la matriz, forman el tejido llamado de “granulación”, el cual constituye uno de los signos macroscópicos más objetivos y esperados en la evolución de la herida hacia la cicatrización. En la última década se ha demostrado que los factores de crecimiento y la hormona de crecimiento son esenciales para los eventos celulares relacionados con la formación de este tejido característico de granulación.

La duración de la actividad fibroblástica es variable, por lo común entre 1 y 2 semanas. Las funciones de los fibroblastos son complejas y muchos autores suponen que estas células experimentan numerosos cambios en sus propiedades genéticas manifiestas, es decir, en su fenotipo, con el fin de cumplir todas sus funciones. También es posible que existan subpoblaciones que ya tengan codificada una función especializada. En cualquier caso, la primera actividad evidente de los fibroblastos es la migración y sus movimientos son similares a los de las células epidérmicas cuando se desplazan a lo largo de la matriz de fibronectina; esta migración se logra por la contracción de microfilamentos intracelulares. La replicación de los fibroblastos es estimulada por la hipoxia en el centro de las heridas. Enseguida producen grandes cantidades de proteínas, como colágenas, proteoglucanos y elastina. La producción y depósito de colágenas parece ser la más importante de las funciones del fibroblasto.
Las colágenas son las más abundantes de las proteínas estructurales en los mamíferos. Todas las colágenas tienen una estructura similar y están compuestas por tres cadenas de aminoácidos, cada una de alrededor de 300 nm de largo y 1.5 nm de ancho, con peso molecular cercano a 300, y de ellas se han descrito al menos 16 tipos diferentes, ricas en glicina y prolina. De acuerdo con las cadenas que componen cada unidad o subunidad es posible diferenciar las propiedades y ubicación de la colágena resultante. La trascendencia de estas variaciones en su molécula y los diversos tipos, así como las nomenclaturas radica en que sus propiedades difieren para cada uno de los tejidos involucrados según su edad, localización y fase de maduración. En la cicatrización, la función básica de la colágena es la de proveer integridad estructural y fuerza a los tejidos.
El macrófago parece ser la célula clave en la fibroplasia y en su regulación porque es la célula líder en la migración hacia la herida y la siguen los fibroblastos. Esta migración es estimulada por baja pO2 en la herida, con producción metabólica de lactato; lo anterior origina la angiogénesis y la producción de colágena. A medida que la herida sana, los dos estímulos decrecen y regulan la producción en forma paralela. El fenómeno es muy interesante, ya que todo señala que síntesis y lisis ocurren en forma concurrente, sólo que la destrucción es más lenta al principio y se acelera a medida que la herida madura. Por lo tanto, el contenido de colágena en la cicatriz es el resultado de un equilibrio regulado a nivel biomolecular y, evidentemente, de gran relevancia en medicina, ya que los errores por exceso o por déficit conducen a diversos padecimientos y errores de cicatrización. Para la síntesis de las proteínas necesarias en la fase proliferativa los elementos nutritivos son un factor indispensable y se destacan entre ellos los aminoácidos esenciales, las vitaminas C y E, e incluso, metales como el zinc y el cobre. El aporte de oxígeno tisular es importante para la hidroxilación de la prolina y la lisina, así como para todas las necesidades metabólicas de los fibroblastos y de las células inflamatorias.

CONTRACCIÓN DE LA HERIDA
La contracción de la herida es el mecanismo biológico por medio del cual las dimensiones de una herida extensa y no suturada disminuyen durante la cicatrización. Es una disminución gradual del área de la herida por retracción de la masa central del tejido de granulación. Las fuerzas contráctiles producidas por este tejido son resultado de la acción de los miofibroblastos que contienen proteínas contráctiles y que se han considerado de manera morfológica y fisiológica una transición entre el fibroblasto y el músculo liso.
La contracción depende de la población celular y de la concentración de colágena en la herida. Al parecer, la fibronectina ayuda a la contracción de la herida y se han demostrado conexiones morfológicas con los miofibroblastos. El fenómeno de contracción en las heridas profundas es fundamental y se le debe 40% de la disminución del tamaño de la lesión.

3.FASE DE REMODELACIÓN
Cuando ha sido reparada la rotura de la continuidad de los tejidos, el estímulo angiógeno disminuye en intensidad y, al parecer, como respuesta a las tensiones elevadas de oxígeno en los tejidos se inicia un periodo en el que la herida madura, la cual presenta remodelación morfológica, también disminuyen la hiperemia y su vascularidad, asimismo se reorganiza el tejido fibroso neoformado. A esto se le llama fase de remodelación y consiste en el descenso progresivo de los materiales formados en la cicatriz, así como en los cambios que experimenta con el tiempo.
Las macromoléculas dérmicas como la fibronectina, el ácido hialurónico, los proteoglucanos y la colágena funcionan como andamio para la migración celular y soporte de los tejidos. Su degradación y remodelación forman un proceso dinámico que continúa mucho tiempo después de que se restaura la continuidad de la piel. El aumento progresivo del depósito de colágena alcanza su máximo entre 2 y 3 semanas después de la lesión.
Alrededor de 42 días después de la lesión, la cicatriz contiene el total de la colágena que ha de acumular, y por varios años sus propiedades físicas como color, tamaño y flexibilidad, mejoran desde el punto de vista de la función y el aspecto. Este fenómeno es resultado de modulaciones en el tipo de colágena contenida en la cicatriz. La colágena que más se deposita es del tipo III y, durante un año o más, la dermis en la herida regresa a un fenotipo más estable que consiste en colágena tipo I. Este proceso se logra de manera dinámica mediante síntesis de nueva colágena y lisis de la forma anterior. En el proceso se hacen cambios de orientación de las fibras, en los que por lo general se preservan las que están orientadas en forma paralela a las líneas de tensión.
La remodelación representa un equilibrio entre síntesis y degradación, que se efectúa por medio de enzimas entre las que destacan la hialuronidasa, los activadores del plasminógeno, las colagenasas y las elastasas. Se sabe muy poco de la remodelación a largo plazo. La hialuronidasa inicia su actividad hacia la segunda semana de la evolución de la herida la cual la producen cuando menos en parte los leucocitos y favorece la diferenciación celular. Los activadores del plasminógeno convierten a esta sustancia en plasmina, la cual, a su vez, degrada algunas proteínas, como la fibrina. Las colagenasas son secretadas por los granulocitos, macrófagos, fibroblastos y las células epiteliales. Su especificidad depende de las células que las secretan, que por lo general están inactivas; sin embargo, son activadas por el efecto de algunas proteasas extracelulares, entre las que se encuentra la plasmina.

TIPOS DE CICATRIZACION
El proceso de cicatrización suele llevarse a cabo sin interrupciones, pero también puede suceder que la evolución resulte modificada debido a imperfecciones. Desde este punto de vista, todas las escuelas quirúrgicas se han ocupado de estudiar la evolución de las heridas, los cambios morfológicos que se observan los han relacionado con los resultados funcionales o estéticos. De este modo se ha creado una clasificación práctica sancionada por una antiquísima tradición y usada por los autores más reconocidos.
CIERRE DE PRIMERA INTENCIÓN:
Es el tipo de evolución que se observa en las heridas en las que no hay complicación, sus bordes son claros y limpios, y sanan en menos de 15 días cuando los tejidos se unen por medio de fijación, como la sutura quirúrgica.

CIERRE PRIMARIO RETARDADO:
Esta técnica se prefiere en la atención de heridas con contenido bacteriano elevado y contaminadas, en las que si se intenta llevar a cabo la unión por primera intención se dejan atrapadas bacterias en altas concentraciones en el interior y en los tejidos no viables que obstaculizan la evolución óptima. Algunos ejemplos son las heridas producidas por machacamiento o aquellas ocasionadas por el impacto de proyectiles de alta velocidad, así como las heridas en las que el tejido puede estar mortificado sin que sea evidente en la primera inspección. En esta variedad de cierre el cirujano deja por lo general la herida abierta durante varios días con objeto de permitir que se limpie.

CIERRE POR GRANULACIÓN:
Referencia al tejido granular vascularizado que se observa por tiempo variable en las heridas abiertas que cierran en forma espontánea. Su evolución toma más de 15 días para sanar debido a que las fuerzas naturales de la contracción son complejas y el epitelio debe cubrir mayor superficie

REEPITELIZACION
Las lesiones dermoepidérmicas del tipo de las excoriaciones que sólo implican el epitelio y la porción superficial de la dermis curan por regeneración. Cuando la pérdida de piel no afecta todas sus capas, las células epiteliales residuales, los folículos pilosos y las glándulas sebáceas activan células que emigran y se reproducen para cubrir la dermis expuesta con nuevas células epiteliales. Al no haber depósito de colágena, no se produce contracción o ésta es mínima y, por tanto, no queda cicatriz. El lector está familiarizado con este fenómeno que sin duda recuerda desde su infancia, cuando sufrió la primera excoriación de su piel, misma que al sanar no dejó cicatriz aparente.

CAUSAS DE RETRASO EN LA CICATRIZACION:


